La actual ola de la pandemia del COVID 19 no debe hacernos olvidar otros problemas vinculados a las enfermedades crónicas de enorme impacto en la salud pública.
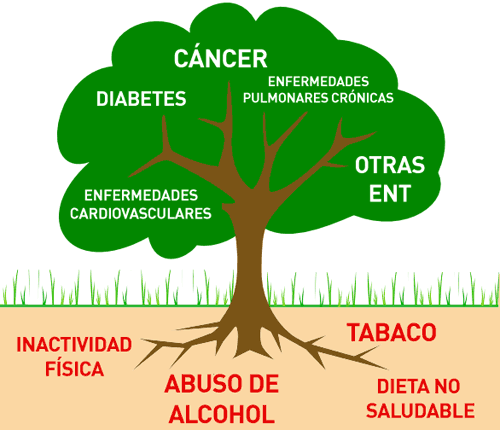
Desde hace tiempo se sabe que los factores ambientales y socioeconómicos son decisivos para la salud, tanto para protegerla y promoverla como para afectarla negativamente hasta niveles extremos. Hay enfermedades como las cardiovasculares, cerebrovasculares, cáncer, diabetes y problemas respiratorios que tienen causas comunes muy vinculadas a los estilos y las condiciones de vida de las personas. Ese grupo de enfermedades han sido denominadas como ECNT Enfermedades Crónicas No Transmisibles aludiendo a que no son producto de un virus o bacteria, no se transmiten por algún vector. Sin embargo se ha señalado con acierto que son transmisibles a través de mecanismos socialmente establecidos que inciden sobre la vida de las personas y sus pautas de conducta. Con una visión un poco mas amplia se incluyen la salud ambiental, la siniestralidad vial y la salud bucal dentro de esos problemas relacionados con el ambiente físico y social.
En el marco del Espacio permanente de Formación de Promotores Sociosanitarios que está llevando adelante la Red de Municipios y Comunidades Saludables se abordó esta problemática en un Seminario realizado el 23 de septiembre (https://www.youtube.com/watch?v=3-i4uUImpXI&t=4s) . Para ello hubo videos previos, exposiciones y discusiones en taller muy destacables por la riqueza de sus aportes.
Entre las exposiciones iniciales el Lic. Luis Galicia, consultor en las ECNT destacó que estas enfermedades provocan el 70% de las muertes en todo el mundo y son la principal causa de carga de enfermedad en la Región de las Américas. Determinan 5,5 millones de muertes por año en las Américas. En Uruguay el 54% de las muertes se debe a las cuatro principales ENT (cardiovasculares, cáncer, diabetes y respiratorias). Hablando de los factores de riesgo conductuales y los metabólicos Galicia señaló que en 2019 en Uruguay la prevalencia de fumadores diarios era de 21,8% y la prevalencia del consumo episódico excesivo de alcohol 26,1% (2018). Al mismo tiempo 90,9% de la población en 2013 tenía un consumo menor a 5 porciones diarias de frutas y/o verduras. El nivel bajo de actividad física tenía una prevalencia de 22,8%, la presión arterial elevada (hipertensión arterial) 36,6% y el sobrepeso y obesidad alcanzaban a 64,9% de la población. La prevalencia de glucosa elevada en sangre (diabetes) era 7,6% y el colesterol elevado en sangre 21,5% (2013). Son cifras preocupantes.
Los principales factores de riesgo también fueron abordados por la Dra Laura Garré directora ejecutiva de la Comisión Honoraria de Salud Cardiovascular ((98) Enfermedades Cardiovasculares – YouTube) enfatizando que un porcentaje alto de estas muertes son tempranas, prematuras, se producen en personas entre 30 y 69 años. La adopción de conductas saludables tiene un impacto muy fuerte sobre esa mortalidad, abatiéndola. No son destinos inevitables por la mayor edad. Estas muertes pueden ser prevenidas en un 80%, dependiendo de cómo las personas viven y llegan al envejecimiento. No es solo la mortalidad, esa carga de enfermedad influye mucho en la calidad de vida. Los comportamientos influyen pero al mismo tiempo cabe señalar que están muy relacionados con los determinantes sociales.
Al igual que Galicia identificó como factores de riesgo: alimentación no saludable, tabaquismo, alcoholismo, sedentarismo y desarrolló su relación con la obesidad , hipertensión, diabetes y colesterol aumentado, asociándolo en especial con el alto consumo de sal, el exceso de grasas, azúcares, el escaso consumo de frutas y verduras. En la atención a las ENT destacó la importancia del diagnóstico temprano, los controles de salud, la adhesión a los tratamientos y la rehabilitación .
La Dra Carmen Ciganda especialista en Toxicología y asesora en Ambiente y Trabajo, fundamentó que el ambiente es un determinante mayor de la salud “aún más relevante que los estilos de vida, porque son las condiciones ambientales las que determinan que las opciones saludables sean más o menos accesibles” (Lalonde – Buck 1996). Retomando conceptos de la OMS definió a la Salud Ambiental como “todos aquellos aspectos de la salud humana, incluyendo la calidad de vida, que están determinadas por factores físicos, químicos, biológicos, sociales y psicológicos en el ambiente. También se refiere a la teoría y práctica de valorar, corregir, controlar y evitar aquellos factores en el medio ambiente que potencialmente pueden perjudicar la salud de generaciones actuales y futuras” (OMS,1993 Carta de Sofía). Caracterizó al Ambiente Social (producción agrícola, industrial y energética, uso y manejo del agua y desechos, urbanización, distribución del ingreso, servicios públicos), el Ambiente físico – químico (suelo, aire, agua, alimentos, patógenos, clima, contaminantes) y el Ambiente biológico (flora, fauna, hábitats incluyendo reservorios y vectores). Reivindicó la concepción de “Una Salud” como la relación entre la Salud Humana, la Salud Animal y la Salud Ambiental.
Ciganda aportó cifras significativas : 24% de las consecuencias no mortales de enfermedades a nivel mundial y 23 % de todos los fallecimientos se atribuyen a factores ambientales. De 102 enfermedades principales, los factores de riesgo ambientales contribuyen en 85 categorías (diarrea, infecciones respiratorias, accidentes, afecciones perinatales, asma, intoxicaciones, pérdida audición, etc.). Mas del 40% del total de enfermedades atribuidas a los factores ambientales recaen en niños menores de 5 años de edad y afectan su desarrollo.
Entre los principales problemas ambientales mencionó : falta de acceso al agua potable; contaminación del agua por urbanización, industria y agricultura intensiva; higiene y saneamiento deficitarios; contaminación del aire urbano (emisiones de vehículos, industrias, centrales energéticas) y contaminación de alimentos. También destacó la acumulación de residuos sólidos y peligrosos; riesgos químicos y por radiación; insuficiente o inadecuada disposición de residuos, riesgos de enfermedades infecciosas nuevas y reemergentes y riesgos de accidentes laborales en la agricultura e industrias.
Entre los factores relevantes incluyó la deforestación, la degradación del suelo y los cambios ecosistémicos. El cambio climático y los fenómenos extremos como inundaciones – sequías o huracanes son un elemento de gran trascendencia. Para esta caracterización se apoyó en “Salud Ambiental básica. Programa de las Naciones Unidas para el Medio Ambiente 2002”. Hay riesgos tradicionales asociados a la pobreza y nuevos riesgos vinculados a consumos no sostenibles que deben considerarse. Existen “ventanas de vulnerabilidad” que afectan mas a unas poblaciones que a otras.
Los aportes de Ruben Bouzas y Malena Damian del ISEF Instituto Superior de Educación Fisica ((97) Entrevistas sobre Actividad Fisica y Salud – YouTube ) consideran que ha habido una importante evolución en el concepto de actividad física. Practicas corporales y actividad física son cosas similares pero no iguales. Mientras las practicas corporales incluyen a todas las personas, la actividad física refiere a otros aspectos biomédicos. Hay una cultura, prácticas históricas, que contextualizan la forma de que las personas realizan este tipo de prácticas y su vínculo con la salud. Debemos pensar estos temas no solo desde lo biológico sino también en otras dimensiones. La homogeneización de los organismos para definir que es lo sano y aquello que no lo es, puede ser interpelada o complejizada, para evitar universalizaciones y pensar la singularidad de cada persona. Hay que “devolver la palabra” a las personas en su propio proceso de salud, en forma compartida.
La siniestralidad vial fue abordada por el Dr. Gerardo Barrios ((98) Siniestralidad Vial – Gerardo Barrios – YouTube) aclarando en primer lugar que no son accidentes, porque no ocurren por casualidad. Son un problema de salud, de seguridad ciudadana, de convivencia, y también un problema de equidad social. La cantidad y el tipo de personas lesionadas muestra una mayor afectación de los trabajadores. Es un fenómeno multifactorial y multicausal. No es un problema de una institución sino de las instituciones. Si no hay cambios en las políticas aumentarán las muertes y lesionados. Hay una gran inequidad si se comparan los paises según sus ingresos: los paises de ingresos medios y bajos tienen el 48% del parque automotor pero el 92% de las muertes por siniestros. Es decir que las muertes no dependen del parque automotor sino de la implementación de políticas adecuadas de prevención. En el cono sur de América la mortalidad es promedialmente 19 cada cien mil habitantes. En Uruguay esa mortalidad es de 11 cada cien mil. Europa está en 4 cada cien mil. Montevideo está en 6 fallecidos por cien mil habitantes. La meta es que no haya muertos por siniestros de tránsito. El Observatorio de Movilidad recoge las informaciones para poder promover buenas prácticas.
La evolución en Uruguay muestra que hasta 2009 la cantidad de fallecidos acompañaba el aumento del parque motor, pero luego esa tendencia cambia y con las politicas implementadas se logra bajar la cantidad de fallecimientos. No todas las acciones tienen impacto alto para descender la cantidad de fallecidos y lesionados. En Montevideo se construyó un Plan Departamental de Seguridad Vial con metas claras. Se creó un Consejo Departamental de Seguridad Vial para adaptar los planes generales a cada municipio. De 2015 a 2020 se logró un descenso de 41% en la cantidad de fallecidos,33% los heridos leves y 47% los heridos graves. Entre las víctimas predominan los jóvenes y adultos, llegando en 2020 a 6675 lesionados y 84 fallecidos. La situación varía según los municipios y si se trata de siniestros en rutas nacionales o en ciudad (bajan en ciudad y aumentan en rutas). Ahora están en la etapa de establecer el Plan de Seguridad Vial 2021-2025 de Montevideo cuya meta es disminuir 25% la cantidad de fallecidos. Hacen una gran apuesta a la territorialización, trabajando con los municipios y con las comunidades para poder alcanzar esa meta.
El Profesor Gabriel Tapia (https://www.youtube.com/watch?v=35lFN7CjvZA) de la Facultad de Odontología Udelar e integrante del Movimiento Nacional de Usuarios de la Salud, aportó un análisis sobre la situación de la salud bucal en base a varios componentes. El primero es el derecho fundamental a la salud que estableció la ley 18211 (antes la salud era un deber) que implica definir quienes lo ejercen y quienes deben asegurarlo. El derecho a la salud bucal está fuertemente cercenado en Uruguay. Tiene mucho mas que ver con la capacidad de pago de las personas. Hay mucho para hacer y se requieren voluntades pero no recursos siderales. El tema no está en la agenda. “La salud bucal en Uruguay es un desastre, sobre todo para algunas poblaciones” sostuvo Tapia. De un relevamiento realizado por la Facultad de Odontología surge que cuantos mas años tienen las personas mas dientes pierden . El acceso a los servicios básicos muestra inequidades, es decir desigualdades evitables concluyendo que los únicos que pueden transformar esta realidad son los ciudadanos, somos todos. Tapia planteó que las claves son el empoderamiento de las comunidades entendido como el poder de tomar decisiones desde las comunidades y el enfoque de la salud colectiva. El primer paso es el autocuidado. La segunda clave es concebir la salud con una mirada de ciclo de vida. Para avanzar es fundamental que la canasta del PIAS (prestaciones obligatorias para todos los efectores del SNIS) sea reforzada incluyendo más prestaciones odontológicas. ASSE tiene que ser el buque insignia de las transformaciones en salud bucal, por las necesidades de su población y por su incidencia en el SNIS.
El subgrupo que discutió sobre salud bucal abordó la pregunta : ¿Como pueden incidir las comunidades en el derecho a la salud bucal desde una mirada del ciclo de vida?
Se reafirmó allí la salud bucal como un derecho, parte de la salud integral y se planteó desmercantilizar toda la medicina y especialmente la Salud Bucal. Para ello se debe integrar la atencion de la Salud Bucal como prestacion básica (paquete básico) del SNIS. Se trata de integrarla con la salud del niño, adolescente, mujer, a todos los programas y a través de toda la vida.
Las organizaciones sociales y los ciudadanos deben poner en la agenda este derecho. Hay que cambiar la lógica de la atención pasando del trabajo individual a lo colectivo. Es importante unir los propósitos expresados con la viabilidad economica financiera para estos cambios.
Todos los expositores y la discusión colectiva apuntaron a las acciones necesarias para modificar las situaciones diagnosticadas. Luis Galicia detalló varias acciones de las ciudades para mejorar el entorno como reglamentar sobre la disponibilidad comercial y pública de bebidas alcohólicas y favorecer la aplicación de la normativa sobre ambientes libres de humo de tabaco. También se refirió a realizar acciones para mejorar el entorno alimentario y favorecer las políticas para promover la actividad física y reducir el sedentarismo.
Carmen Ciganda desarrolló una Estrategia de abordaje de la salud ambiental denominada “Múltiples Exposiciones-Múltiples Efectos”o Modelo MEME de la OMS. Señaló la importancia de los entornos saludables en lo local caracterizando una comunidad productiva y saludable como una comunidad organizada que aporta al desarrollo económico, social y de salud mejorando su calidad de vida.
En la discusión por subgrupos surgió que la percepción del riesgo en relación con el tabaco ha tenido un incremento significativo, pero si pensamos en el consumo problemático de alcohol dicha percepción es mucho menor.
En alimentación y actividad física han habido avances pero falta mucho por hacer. El etiquetado por excesos de sodio, grasas y azúcares fue considerado un paso importante pero su incidencia requiere campañas e iniciativas para contribuir a que las personas tomen las decisiones mas saludables en su alimentación. Están faltando esas campañas, que promuevan la reflexión de todos y pongan sobre la mesa alternativas a la comida chatarra. El desarrollo de políticas de alimentación saludable es una de las grandes prioridades sanitarias.
Fernando Fernández integrante del Movimiento Nacional de Usuarios de Salud residente en la ciudad de Cardona departamento de Soriano, reivindicó la importancia de interactuar con la academia desde los movimientos sociales . Reafirmó el proceso de participación social dentro del SNIS desde su origen. Cuando hablamos de ENT y de Salud Pública no solo debemos ver la salud individual sino la colectiva, teniendo en cuenta la relación entre salud y la estructura de la sociedad en el contexto de un modo de producción capitalista de libre mercado. Hay factores asimetricos de poder y herramientas de comunicación que inciden en los estilos de vida. A veces las campañas sanitarias van en desventaja con el sistema hegemónico de la sociedad para intentar cambiar los estilos de vida. No pueden tomarse los determinantes en forma aislada porque termina siendo funcional a una situación que se quiere modificar, desconociendo las asimetrías de poder existentes. La política pública debe basarse en una postura de derecho a la salud con equidad. Caracterizó la sociedad y su vínculo con la matriz productiva, como extractivista, expoliador y colonial, de la mano con el agro negocio. Eso es determinante porque es concentrador de la riqueza, incidiendo en la salud colectiva de la población y la salud del hábitat. El agro negocio indica y decide sobre la vida de nosotros, fundamenta Fernández. Un ejemplo es el acopio de cereales existente en la ciudad de Cardona, incidiendo en problemas de asma crónico. El camino es la construcción colectiva de un pensamiento emancipador bajo la premisa del derecho humano a una vida saludable de la población y del planeta como un todo. Para ello es necesario construir masa crítica para influir en las políticas públicas con un pensamiento estratégico a 30 años. Creen que es posible alcanzar un modo de vida basado en un Buen Vivir, regenerando el planeta a etapas anteriores al cambio climático.
En estos seminarios se considera que la labor de promotores socio sanitarios refuerza una estrategia de participación comunitaria. Sin ese involucramiento activo de la comunidad no será posible prevenir y actuar sobre estos graves problemas desde una visión integral de la salud.